

A propos de HOSGAN
HOSGAN est une société de conciergerie médicale qui propose la prise en charge de vos séjours médicaux et un meilleur confort, pour vous et les personnes qui vous accompagnent. Notre expertise et notre savoir-faire dans le tourisme médical depuis le 2004, nous permettent aujourd'hui de vous offrir un accompagnement sans faille tout au long de cette procédure.
Nous sommes fiers d'afficher une équipe compétente et pluridisciplinaire pour organiser à la perfection votre séjour !
Vous ne nous choisirez pas par hasard ! Votre santé est au coeur de nos préoccupations. Nos points forts nous permettent de vous offrir l'excellence et de prendre soin de votre santé :
- Une grande expérience dans l'organisation de voyages pour des soins médicaux
- Nos bureaux à Rome depuis le 2001 et en Tunisie depuis le 2004
- Nous sommes les pionniers en Italie à avoir proposé la conciergerie médicale en Italie... Lire la suite
Spécialités

Fécondation en Vitro
La fécondation in vitro ou FIV (en anglais, in vitro fertilisation ou IVF) est une technique de procréation médicalement assistée et de tran..
Soins dentaires
Les soins dentaires sont nombreux, chacun répond à une situation bien précise. Visite de contrôle, détartrage, plombage, scellement des sill..
Ophtalmologie
L’ophtalmologie est la branche de la médecine chargée du traitement des maladies de l’œil et de ses annexes. C’est une spécialité médico-chi..
Oncologie
L’oncologie, c’est cette spécialité qui traite les soucis de cancérologie.Les oncologues doivent déterminer la cause d’un cancer, généraleme..
Neurochirurgie
La Neurologie s’occupe du diagnostic et du traitement des maladies du système nerveux central et périphérique : maladies cérébro-vasculaires..
Orthopédie
L'orthopédie et la traumatologie sont des branches essentielles de la médecine en Tunisie & Turquie, puisque les professionnels de ces domai..
Notre équipe


Natalie
Relation patients

Neila
Relation patients

Leila
Relation patients

Rawaa
Relation patients

Hilda
Relation patients

Sonia
Relation patients
HOSGAN en chiffres

Notre responsabilité est d'être à vos côtés, Quand vous avez besoin de soins
+7584
Patients
+49
Hopitaux et cliniques
+96%
Satisfaction patient
Nos tarifs


Augmentation mammaire
Lorsqu’elle est pratiquée par un chirurgien esthétique qualifié, l’augmentation mammaire est une chirurgie sûre qui donne des résultats durables et l..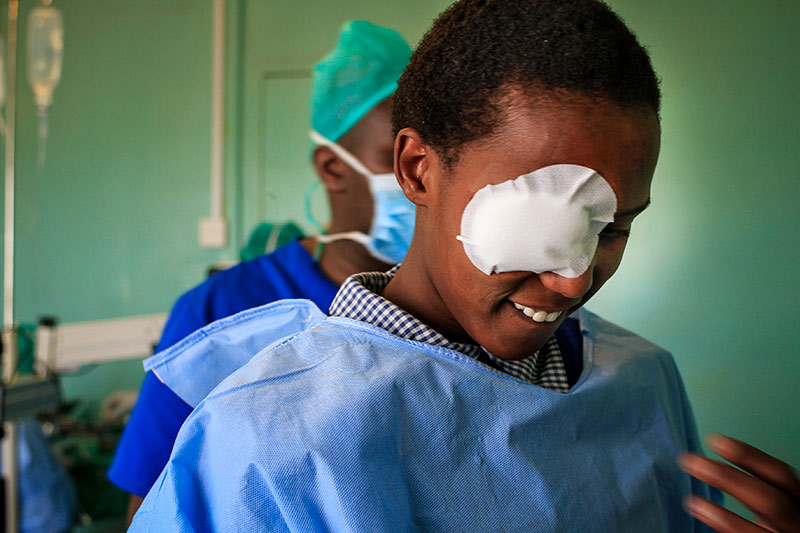
Chirurgie de la cataracte
Les cataractes sont des couches sur les yeux d'une personne qui les empêchent de voir correctement.. Cette opacification est responsable d'une baisse..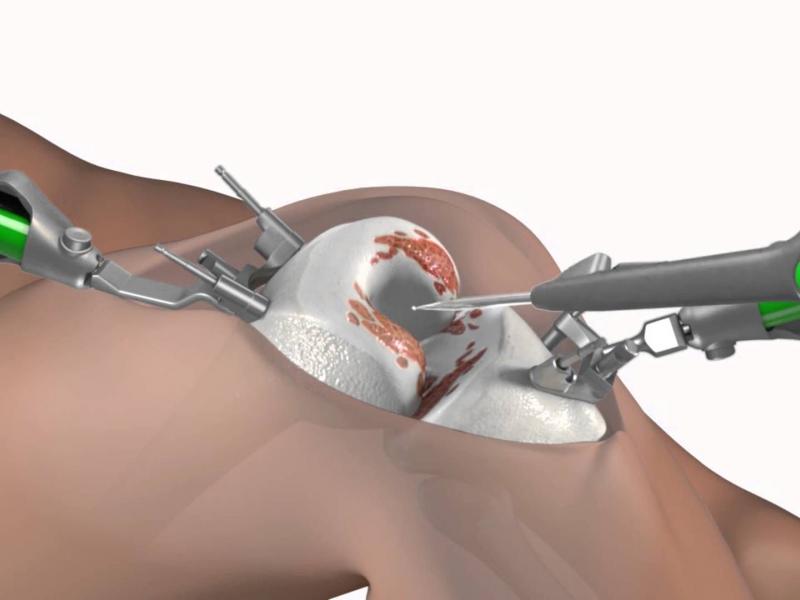
Prothèse totale de genou
Une prothèse de genou est une greffe d'articulation interne qui substitue les étendues articulaires déficientes du genou. dans le but de permettre de..
Augmentation mammaire
Lorsqu’elle est pratiquée par un chirurgien esthétique qualifié, l’augmentation mammaire est une chirurgie sûre qui donne des résultats durables et l..
Chirurgie de la cataracte
Les cataractes sont des couches sur les yeux d'une personne qui les empêchent de voir correctement.. Cette opacification est responsable d'une baisse..
Prothèse totale de genou
Une prothèse de genou est une greffe d'articulation interne qui substitue les étendues articulaires déficientes du genou. dans le but de permettre de..Aucun frais d'agence supplémentaire
- Meilleurs Prix Garantie
- Aucun frais d'agence supplémentaire
- Cliniques certifiées
-
Remboursement en cas de Devis moins cher
Avec le même médecin et la même clinique
Témoignages

Je vous écris cette note tout d'abord pour vous remercier pour l'organisation de l'évacuation de la patiente que j'accompagnais , votre professionnalisme et votre disponibilité en Tunisie, le court ....
Bonjour, Je m'excuse du retard mis pour répondre. Mon humble avis sur votre offre de service en assistance médicale est très bien. Votre équipe est dynamique, prompte et disponible c'est à dire q ....
Merci beaucoup à Hosgan pour le professionnalisme montré avant et après la chirurgie,dès le début de mon séjour, Le personnel était très sympathique et attentif. Ils m'ont mise à l'aise et on ....
Excellent service de tout le personnel ! Vous avez tous rendu mon séjour aussi confortable que possible. Je ne pouvais pas demander que ce soit mieux. Merci ! ....
Restez à jour..


Algodystrophie
Le diagnosticLors du diagnostic d'Algodystrophie (SDRC), les signaux d'alarme considérés sont généralement la présence d'un événement initial ou d'une cause d'immobilisation, une douleur continue,..
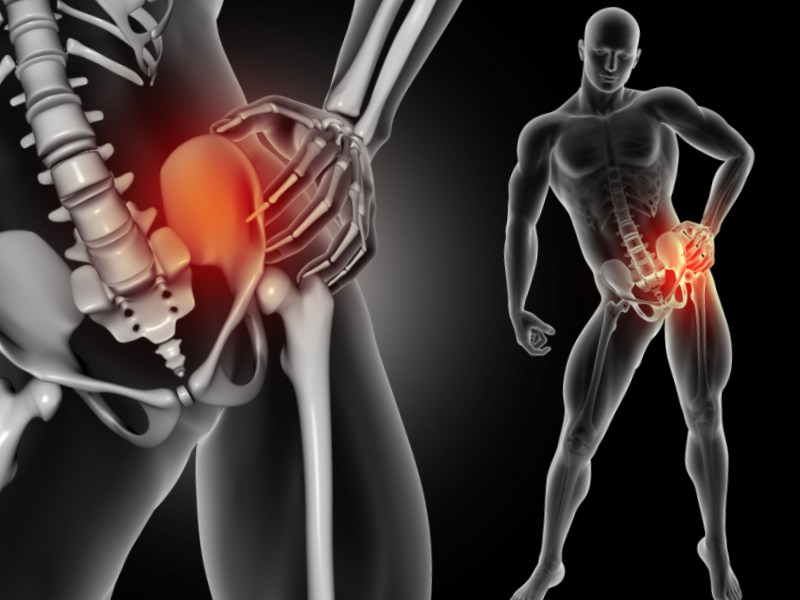
Douleur hanche inexpliquée
En ce qui concerne la douleur dans les articulations des jambes, il semble que les genoux retiennent toute l'attention. Mais le fait est que la douleur inexpliquée à la hanche est une plainte médicale..









